Ursachen und Trigger
Pathogenese
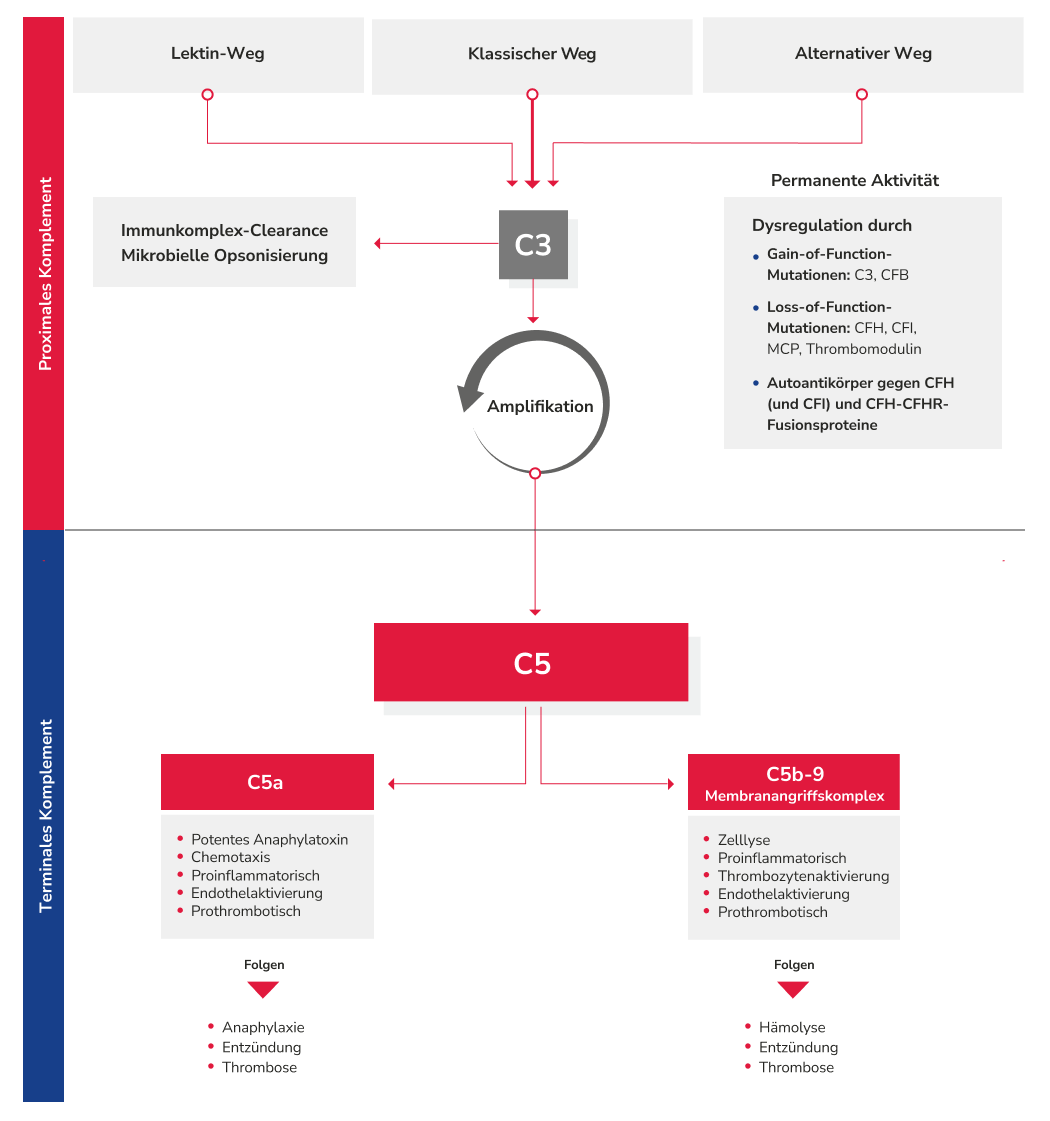
Das atypische Hämolytisch-Urämische Syndrom (aHUS) ist eine seltene Form der thrombotischen Mikroangiopathie (TMA), die typischerweise durch eine Dysregulation des Komplementsystems verursacht wird und daher häufig als komplementvermittelte TMA klassifiziert wird. Diese Dysregulation führt zu einer unkontrollierten Komplementaktivierung, die der Körper nicht mehr effektiv regulieren kann. Die Folge ist eine Schädigung des Endothels durch terminale Komplementbestandteile (Membranangriffskomplex), welche die Grundlage für die Entwicklung einer TMA bildet.ref_Smith_Jackson_2025aHUS als Folge eines dysregulierten Komplementsystemsref_Loriat_C_2011ref_Noris_M_2009ref_Holers_MV_2008ref_Hirt-Minkowski_2010ref_Noris_M_2010ref_de_Cordoba_SR_2014ref_Lemaire_M_2013ref_BU_F_2017
Ursachen
Bei 40–60 % der Patient:innen mit aHUS liegt eine genetische oder erworbene Dysregulation des alternativen Komplementwegs vor. Als genetische Ursachen kommen Mutationen in komplementregulatorischen Proteinen wie Faktor H, Faktor I, Membran-Cofaktor-Protein, Komplement 3, Faktor B oder Thrombomodulin in Frage. Außerdem kann das Vorhandensein von Anti-FH-Antikörpern zu einer verstärkten Aktivierung des Komplementsystems führen, was eine Endothelschädigung durch den Membranangriffskomplex und die Entstehung von Mikrothromben zur Folge hat.ref_Smith_Jackson_2025 Bei 30–50 % der Patient:innen bleibt die Ursache des aHUS jedoch unklar, da keine pathogenen Mutationen in den Komplement-kodierenden Genen nachgewiesen werden können.ref_Noris_M_2010
Trigger
Damit sich diese genetische Prädisposition klinisch manifestiert, ist ein weiterer, meist exogener Faktor (Trigger) erforderlich, der die basale Komplementaktivität verstärkt.
Zu den häufigsten Triggern von aHUS zählen unter anderem:ref_Asif_A_2017ref_Noris_M_2007ref_Nester_CM_2015ref_Green_H_2014ref_Musselman_K_2022
-
 Bakterielle und virale Infektion
Bakterielle und virale Infektion -
 Schwangerschaft
Schwangerschaft -
 Maligne Hypertonie
Maligne Hypertonie -
 Transplantation
Transplantation -
 Autoimmunerkrankungen
Autoimmunerkrankungen
-
 Malignime
Malignime -
 Medikamente
Medikamente -
 Operationen
Operationen -
 Entzündliche Darmerkrankungen
Entzündliche Darmerkrankungen
Medikamente als Komplement-verstärkende Triggerref_Nester_CM_2015ref_Campistol_JM_2015ref_Riedl_M_2014ref_Kavanagh_D_2013ref_Noris_M_2016ref_Zuber_J_2012ref_Vesely_SK_2003ref_Laurence_J_2016
Wirkstoffe assoziiert mit TMAs ref_Zuber_J_2012
|
Zytostatika
|
VEGF*-Inhibitoren
|
|
Immunsuppresiva
|
Orale Kontrazeptiva Chinin Interferon-alpha Tyrosinkinase-Inhibitoren |
*Vascular endothelial growth factor (VEGF)
Persistiert die TMA trotz Absetzen des Medikaments, sollte die Diagnose aHUS in Betracht gezogen werden. ref_Campistol_JM_2015ref_Laurence_J_2016


