Was ist Myasthenia gravis?
Myasthenia gravis, umgangssprachlich auch Myasthenie genannt, ist eine seltene und chronische Autoimmunerkrankung, die bei Betroffenen zu einer belastungsabhängigen Muskelschwäche und -ermüdbarkeit führt.ref_hehir_2018
Die häufigste Ursache sind vom Immunsystem gebildete Autoantikörper, die sich gegen die körpereigenen Acetylcholinrezeptoren (AChR) richten. Diese Rezeptoren spielen eine wichtige Rolle bei der Kommunikation zwischen Nerven und Muskeln. Im Krankheitsgeschehen kommt es daher zu einer gestörten Kommunikation sowie zu einer Schädigung des Muskelgewebes.ref_drachmann_1980
Ist Myasthenia gravis heilbar?
Myasthenia gravis ist eine chronische Autoimmunerkrankung und daher nicht heilbar. Aber dank verbesserter Diagnostik sowie Einsatz von unterschiedlich wirkenden Medikamenten ist sie gut behandelbar und ein Großteil der Betroffenen kann unter richtig eingestellter Therapie ein Leben ohne größere Einschränkungen führen.ref_dgn_2023
Eine Krankheit gilt dann als gut behandelbar, wenn das übergeordnete Therapieziel der Krankheitskontrolle bei bestmöglichem Erhalt oder Wiederherstellung der Lebensqualität gewährleistet werden kann. Die Therapie orientiert sich dabei vor allem am Antikörperstatus sowie an dem derzeit in den Leitlinien verankerten Konzept der Unterscheidung von Schweregrad und Aktivität der Erkrankung in mild bis moderat bzw. aktiv bis hochaktiv.ref_wiendl_2022 Aufgrund der Individualität der Erkrankung kann der Verlauf bei jedem Betroffenen unterschiedlich sein, weshalb die Therapie individuell angepasst werden muss.
Ist Myasthenia gravis erblich?
Nach heutigem Kenntnissstand wird Myasthenia gravis nicht vererbt. Ebenso ist die Erkrankung nicht ansteckend. Während der Schwangerschaft können mütterliche Antikörper aber auf das Kind übertragen werden und nach der Geburt zu einer vorübergehenden Symptomatik beim Kind führen. Man spricht dann von einer transienten Myasthenie.ref_dgn_2023
Welche Symptome treten bei Myasthenia gravis auf?
Die Myasthenia gravis zeichnet sich durch eine belastungsabhängige Schwäche der verschiedenen Muskelgruppen aus. Die Symptome können von Person zu Person unterschiedlich ausgeprägt sein und sich auch tagesabhängig ändern.ref_meriggioli_2009
In den meisten Fällen betrifft die Erkrankung zunächst die Augenmuskulatur. Typische Anzeichen sind hängende Augenlider oder Doppelbilder.ref_meriggioli_2009ref_myastheniaorg_2014
Wie wird Myasthenia gravis diagnostiziert?
Die Diagnostik der Myasthenia gravis ist in der Regel komplex und erfordert eine interdisziplinäre Zusammenarbeit verschiedener Fachgruppen. Daher wird sie in der Regel in sechs Hauptbereiche mit unterschiedlichen Schwerpunkten unterteilt. Die Kombination verschiedener Untersuchungen trägt dazu bei, die Diagnose zu sichern und eine geeignete Behandlung zu planen.
Was sind die Ursachen der Erkrankung?
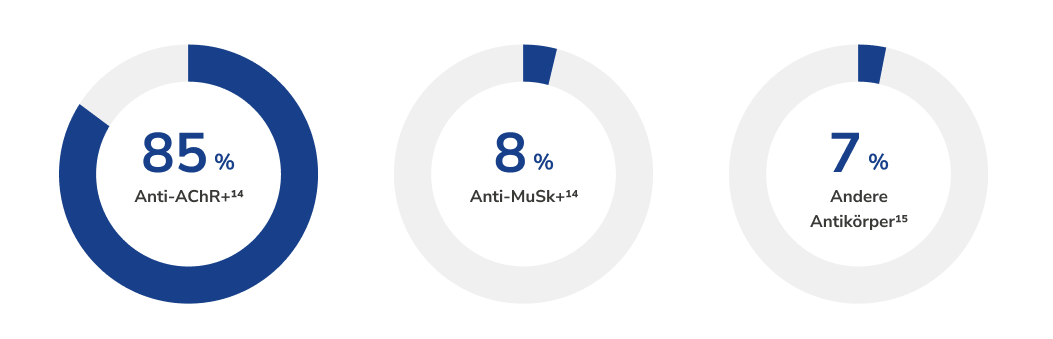

Anti-MuSK+: positiv für Autoantikörper gegen die muskelspezifische Tyrosinkinase
Wie verläuft die Erkrankung?
Bei der Mysthenia gravis kann das Krankheitsgeschehen in drei Mechanismen unterteilt werden, die gleichzeitig ablaufen können und alle die Nerv-Muskel-Kommunikation beeinträchtigen:ref_drachmann_1980


Komplikationen
Plötzliche Verschlechterung
Bei Myasthenia gravis kann es zu einer plötzlichen Verschlechterung der Symptome kommen, was als Exazerbation bezeichnet wird.
Myasthene Krise
Unter einer Myastenen Krise versteht man die schwerste Form einer Verschlechterung der Myasthenia gravis, die eine intensivmedizinische Betreuung notwendig macht.
Dabei ist die Muskulatur so geschwächt, dass es zu Atemnot kommen kann. Weitere Symptome sind schneller Herzschlag, geweitete Pupillen, verwaschene Sprache und Schluckbeschwerden sowie Lähmungserscheinungen.
Ursachen können z.B. bestimmte Medikamente, Entzündungen, Verletzungen oder Narkosen sein.
Wie wird Myasthenia gravis behandelt?
Die Myasthenia gravis ist heutzutage gut behandelbar. Mit einer effektiven Therapie können die Symptome reduziert und die Lebensqualität verbessert werden. In einigen Fällen verschwinden die Symptome vollständig, was als „Remission“ bezeichnet wird.ref_ninds_2024 Die Behandlungsziele werden individuell festgelegt, je nach Schweregrad der erkrankungsbedingten Schwäche, Alter, Geschlecht und Ausmaß der Beeinträchtigung. Die aktuellen Therapieoptionen sind wie folgt:
1. Symptomatische Therapie


Acetylcholinesterase (AChE)-Hemmer stellen die wichtigste symptomatische Therapie der Acetylcholinrezeptor-Antikörper (AChR-AK)-positiven Myasthenia gravis dar. Acetylcholin (ACh), der Botenstoff zwischen Nerv und Muskel, wird durch das Enzym Acetylcholinesterase (AChE) abgebaut. Wird dieses Enzym medikamentös gehemmt, wird der Abbau von Acetylcholin (ACh) vermindert, es steht mehr Acetylcholin (ACh) zur Verfügung. Dadurch wird die Signalübertragung zwischen Nerven und Muskeln verbessert.
2. Basis-Immuntherapie
Zusätzlich zur symptomatischen Therapie gibt es noch weitere Ansätze, um das Therapieergebnis zu verbessern.


Die immunsuppressive Therapie hat zum Ziel, die Immunreaktion zu unterdrücken. Häufig werden Glucokortikoide, umgangssprachlich auch Kortisone genannt, in Kombination mit anderen immunhemmenden Wirkstoffen eingesetzt.
3. Weitere Behandlungen
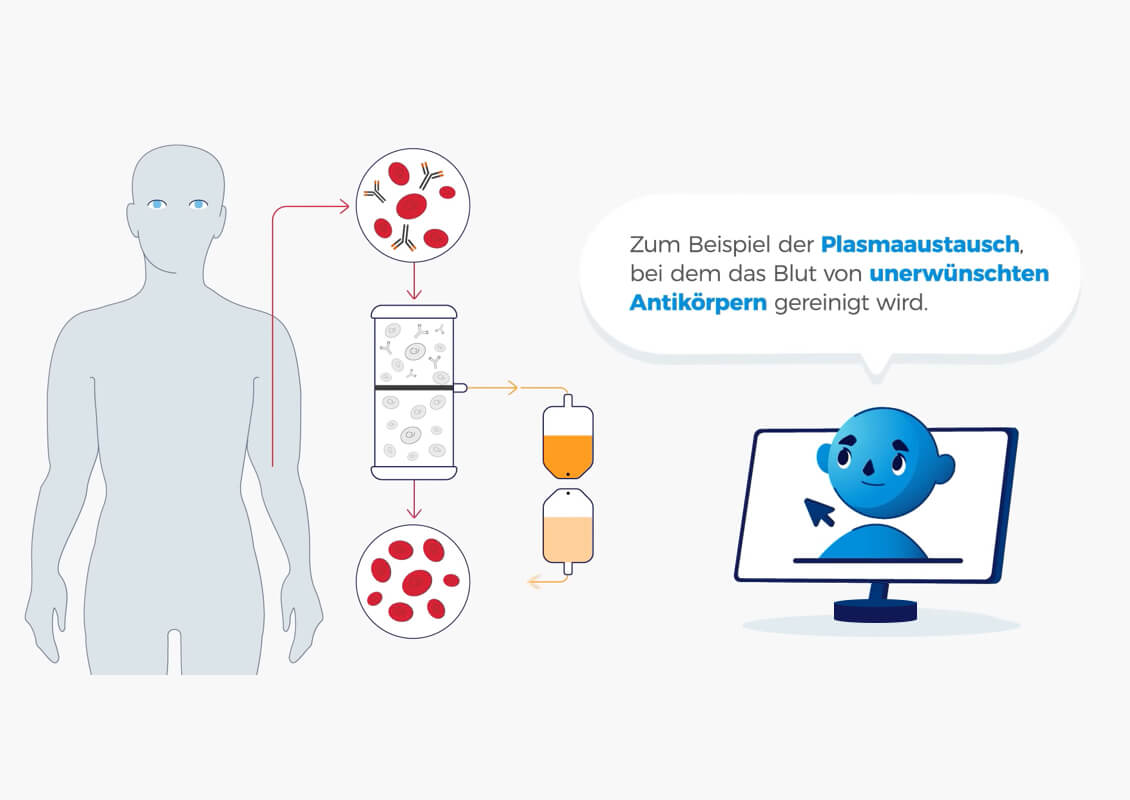
Verschlechtern sich die Symptome oder liegt eine Myasthene Krise vor, gibt es effektive Optionen für eine akute Behandlung. Ziel dieser akuten Behandlungen ist es, die Autoantikörper aus dem Körper zu entfernen, um so eine Verbesserung des Allgemeinzustandes zu erreichen.


Eine Option ist die Blutwäsche (Plasmapherese). Dabei wird das Blut in Blutzellen und flüssiges Blutplasma aufgeteilt, worin sich die Autoantikörper der Myasthenia gravis befinden. Das Plasma wird dann durch die Blutwäsche ersetzt und mit den eigenen Blutzellen wieder in den Blutkreislauf eingeführt. Die Symptome vermindern sich hier rasch und deutlich, allerdings nur für kurze Zeit. Alternativ können mittels der sogenannten Immunadsorption die schädlichen Autoantikörper direkt aus dem Plasma gefiltert werden, ohne dieses ersetzen zu müssen.


Als weitere Option können sogenannte Immunglobuline intravenös verabreicht werden. Immunglobuline sind Antikörper, die aus zusammengeführten Blutplasmaspenden von mehreren tausend Spendern gewonnen werden. Diese Immunglobuline sollen dazu beitragen, die Autoimmunreaktion der Myasthenia gravis zu stoppen. Sie sind ähnlich effektiv wie die Blutwäsche.

Für Patient:innen mit schwerem Krankheitsverlauf, bei denen die Basistherapie nicht ausreichend wirksam ist, kann eine intensivierte Therapie zum Einsatz kommen. Hier stehen verschiedene Wirkstoffe, normalerweise Antikörper, zur Verfügung, die patientenindividuell von den behandelnden Ärztinnen und Ärzten ausgewählt werden.


Als ergänzende Behandlung der anderen zur Verfügung stehenden Optionen kann die Thymusdrüse entfernt werden (Thymektomie). Die Thymusdrüse ist das Organ, in dem unter anderem die Autoantikörper der Myasthenia gravis gebildet werden. Die operative Entfernung der Drüse kann bei Patient:innen zu einer langanhaltenden Verbesserung der myasthenen Beschwerden führen.
Wie häufig ist Myasthenia gravis und wer ist betroffen?


- Die MG kann in jedem Lebensalter auftreten.
- Frauen erkranken meist früh ab dem 20. Lebensjahr
- Männer erkranken häufig erst ab dem 60. Lebensjahr.


- Frauen sind etwa 3-mal häufiger betroffen als Männer.ref_dresser_2021
Glossar
| Acetylcholin (ACh) | Acetylcholin (ACh) ist ein wichtiger Botenstoff, der die Übertragung von Impulsen zwischen Nerven- und Muskelzellen steuert. |
|
Acetylcholinesterase (AChE)- |
Acetylcholin (ACh) wird durch das Enzym Acetylcholinesterase (AChE) abgebaut. Wird das Enzym medikamentös gehemmt, wird der Abbau des ACh vermindert und es steht mehr ACh zur Verfügung. Dadurch wird die Signalübertragung an der Schnittstelle zwischen Nervenfaser und Muskelzelle verbessert. |
| Acetylcholinrezeptor (AChR) | Der Acetylcholinrezeptor (AChR) ist ein Rezeptor auf der Zelloberfläche von beispielsweise Muskelzellen. An ihn bindet der Botenstoff Acetylcholin (ACh). Er spielt eine wichtige Rolle bei der Kommunikation von Nerven und Muskeln. |
| Antikörper | Spezifische Eiweiße des Immunsystems, die potenziell schädliche Antigene (z.B. die Oberfläche von Bakterien) erkennen und zerstören können. |
| Autoantikörper | Im Fall von Autoimmunerkrankungen erkennt das Immunsystem fälschlicherweise körpereigene Zellen als Antigen und produziert Antikörper gegen körpereigenes Gewebe, sogenannte Autoantikörper. Die Bildung von Autoantikörpern ist also eine Fehlfunktion des Körpers. |
| Autoimmunerkrankung | Eine Autoimmunerkrankung ist eine Störung im Körper, bei der das Immunsystem fälschlicherweise gesunde Zellen und Gewebe angreift, als wären sie schädliche Eindringlinge. Dies kann zu verschiedenen gesundheitlichen Problemen führen. |
|
Blutwäsche (Plasmapherese, |
Bei einer Blutwäsche werden krankmachende Bestandteile im Blut, im Falle der NMOSD die AQP4-Antikörper, aus dem Blutplasma herausgefiltert. |
|
Computertomographie (CT) |
Eine Computertomographie (CT) ist ein medizinisches Bildgebungsverfahren, bei dem Röntgenstrahlen genutzt werden, um detaillierte Querschnittsbilder des Körpers zu erstellen. Diese Bilder helfen Ärzten, innere Strukturen wie Organe und Knochen genauer zu untersuchen und mögliche Erkrankungen zu erkennen. |
|
Fatigue |
Fatigue beschreibt eine anhaltende, extreme Erschöpfung, die durch Ruhe oder Schlaf nicht vollständig behoben werden kann. |
| Immunsystem | Körpereigenes Abwehrsystem gegen schädlichen Krankheitserreger, zum Beispiel Bakterien, Parasiten, Pilze, Protozoen (Einzeller) und Viren. Das Immunsystem besteht aus einzelnen Teilkomponenten, die sich in ihrer Wirkung ergänzen. |
| Immunadsorption | Bei der Immunadsorption wird Blut durch ein spezielles Filtersystem geleitet, das gezielt die schädlichen Antikörper bindet und herausfiltert. Das gereinigte Blut wird danach wieder in den Körper zurückgeführt. |
| Intravenöse Immunglobuline | Antikörper, welche aus gepoolten Blutplasmaspenden von mehreren tausend Spendern gewonnen werden, um die Autoimmunreaktion bei Myasthenia gravis zu hemmen. Zur Therapie werden sie intravenös verabreicht. |
| Komplementsystem | Teil des Immunsystems, das Antikörper und andere Immunzellen darin unterstützt, potenziell gefährliche Substanzen zu zerstören. |
| MRT (Magnetresonanztomographie) |
Medizinisches Verfahren, das mithilfe von Magnetfeldern und Radiowellen detaillierte Bilder des Körperinneren erzeugt, um Organe und Strukturen ohne Einsatz von Röntgenstrahlen zu untersuchen. |
| Muskelspezifische Tyrosinkinase (MuSK) |
Die muskelspezifische Tyrosinkinase (MuSK) ist ein Protein, das bei der Kommunikation zwischen Nerven und Muskeln eine wichtige Rolle spielt. Bei bestimmten Formen von Myasthenia gravis können Autoantikörper dieses Protein angreifen und so zu einer Muskelschwäche führen. |
| Myasthene Krise | Eine myasthene Krise ist eine lebensbedrohliche Verschlimmerung der Muskelschwäche bei Myasthenia gravis, die oft die Atemmuskulatur betrifft. In solchen Fällen kann es zu Atemnot kommen, sodass eine sofortige medizinische Behandlung nötig ist. |
| Nerv-Muskel-Kommunikation | Bei der Nerv-Muskel-Kommunikation werden Signale z.B. aus dem Gehirn über Nerven- zu Muskelzellen weitergeleitet, damit diese eine Bewegung ausführen. Das Signal wird dabei an der Schnittstelle zwischen Nerv- und Muskelzelle, im sogenannten synaptischen Spalt, auf die Muskelzelle übertragen: Spezielle Botenstoffe (z. B. Acetylcholin (ACh)) werden von der Nervenzelle ausgeschüttet und binden an bestimmte Proteine (z. B. Acetylcholinrezeptoren(AChR)) an der Muskeloberfläche. Dies signalisiert der Muskelzelle, sich zu kontrahieren. |
| Remission | Remission bedeutet, dass die Anzeichen einer Krankheit ganz oder teilweise verschwunden sind. Dabei kann die Krankheit vollständig oder nur teilweise zurückgegangen sein. |
| Thymektomie |
Eine Thymektomie ist die operative Entfernung der Thymusdrüse, die im oberen Brustbereich liegt. Dieser Eingriff wird oft bei bestimmten Autoimmunerkrankungen wie Myasthenia gravis durchgeführt, um die Symptome zu lindern. |
| Thymus | Der Thymus ist ein Organ im oberen Brustbereich, das wichtig für das Immunsystem ist, besonders in der Kindheit. Dort reifen bestimmte Immunzellen heran, die dem Körper helfen, Infektionen zu bekämpfen. |
| Transiente Myasthenie |
Transiente Myasthenie ist eine vorübergehende Muskelschwäche, die bei Neugeborenen auftreten kann, wenn die Mutter an der Autoimmunerkrankung Myasthenia gravis leidet. Sie verschwindet meist nach einigen Wochen, da die übertragenen Antikörper der Mutter mit der Zeit abgebaut werden. |
Mehr entdecken
Weiterführende Inhalte zu gMG
Referenzen
Hehir MK, Silvestri NJ. Generalized Myasthenia Gravis: Classification, Clinical Presentation, Natural History, and Epide-miology. Neurol Clin. 2018;36(2):253-260.
Drachman DB et al. Mechanisms of acetylcholine receptor loss in myasthenia gravis. J Neurol Neurosurg Psychiatry. 1980;43(7):601–10.
DGN. S2K-Leitlinie "Diagnostik und Therapie myasthener Syndrome". Version 6.2 2023. AWMF-Registernummer: 030/087.
Wiendl H., Meisel A. et al., Diagnostik und Therapie myasthener Syndrome. S2k-Leitlinie, 2022, DGN, in: Deutsche Gesellschaft für Neurologie (Hrsg.), Leitlinien für Diagnostik und Therapie in der Neurologie. Online: www.dgn.org/leitlinien (abgerufen am 26.09.2024).
- Meriggioli MN, Sanders DB. Autoimmune myasthenia gravis: emerging clinical and biological heterogeneity. Lancet Neurol. 2009;8(5):475–490.
- https://myasthenia.org/Understanding-MG/What-is-Myasthenia-Gravis. Aufgerufen im August 2024.
Ruiter A et al. Fatigue in patients with myasthenia gravis. A systematic review of the literature. Neuromuscul Disord 2020;30(8):631-639.
Lehnerer S et al. Burden of disease in myasthenia gravis: taking the patient’s perspective. J Neurol. 2022;269(6):3050-3063.
Jackson K, et al. Understanding the Symptom Burden and Impact of Myasthenia Gravis from the Patient’s Perspective: A Qualitative Study. Neurol Ther 2023;12:107–28.
Meriggioli MN & Sanders DB. Muscle autoantibodies in myasthenia gravis: beyond diagnosis? Expert Rev Clin Immunol. 2012;8(5):427–438.
Huijbers MG, et al. Pathogenic immune mechanisms at the neuromuscular synapse: the role of specific antibody-binding epitopes in myasthenia gravis. J Intern Med. 2014;275(1):12–26.
https://www.ninds.nih.gov/health-information/disorders/myasthenia-gravis?search-term=myasthen (Letzter Zugriff August 2024).
Urban PP et al. Therapiestandards und individualisierte Therapie bei der Myasthenia gravis. Aktuelle Neurologie 2018;45(04):253–262.
Neurologienetz. Myasthenia gravis. Online verfügbar unter https://www.neurologienetz.de/fachliches/erkrankungen/neuro-muskulaere-erkrankungen/myasthenia-gravis/ (Letzter Zugriff August 2024).
Hoffmann S, Meisel A. Escalation Strategies in the Treatment of Refractory Myasthenia Gravis. Neurology International Open 2018;2:E56–E59.
Alhaidar MK et al. Current Treatment of Myasthenia Gravis. J Clin Med. 2022;11(6):1597.
Carr AS et al. A systematic review of population based epidemiological studies in Myasthenia Gravis. BMC Neurol. 2010;10:46.
Dresser L et al. Myasthenia Gravis: Epidemiology, Pathophysiology and Cli-nical Manifestations. J Clin Med. 2021;10(11):2235.



























.jpg?h=400&iar=0&w=651&hash=C3F23B0714975D44A5BE50DBD2038E91)



