Kurz zusammengefasst:
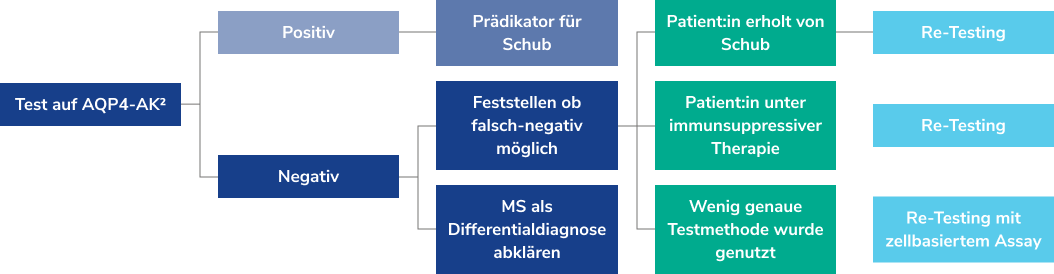
Der positive Nachweis von AQP4-Antikörpern gilt als einer der sichersten Diagnosekriterien für das Vorliegen von Neuromyelitis-optica-Spektrum-Erkrankungen (NMOSD).
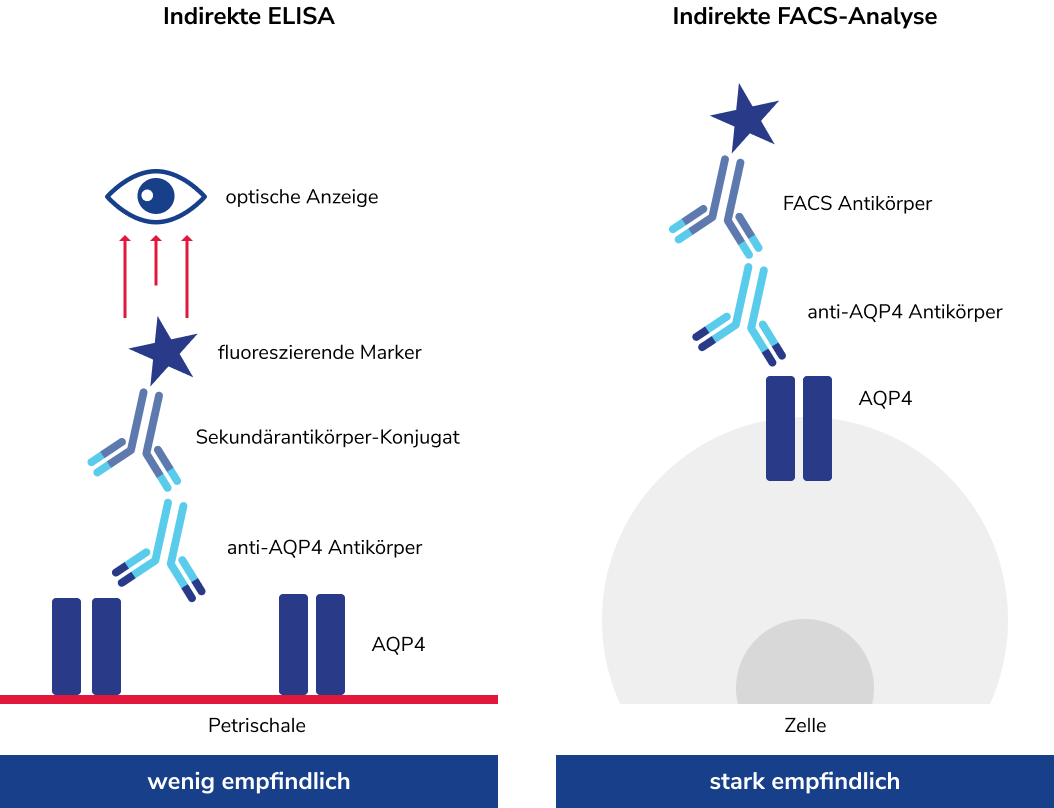
Während ELISA trotz guter Spezifität eine deutlich geringere Sensitivität aufweist und häufiger falsch-negative Ergebnisse liefert, gelten zellbasierte Assays (CBA/FACS) als Goldstandard mit überlegender diagnostischer Genauigkeit.
Wichtig: Ein negativer Antikörperbefund zu Beginn schließt NMOSD bei klinischem Verdacht nicht sicher aus. In solchen Fällen ist ein erneutes Testen (Re-Testing) im Verlauf sinnvoll.